ドキン、ドキンという脈のリズムは、心臓内に発生する電気によってつくられています。
心臓病があったり、体刺激伝導調が悪かったりすると、余分な電気信号が発生したり、電気信号が上手く伝わらず、不整脈が起こってきます。
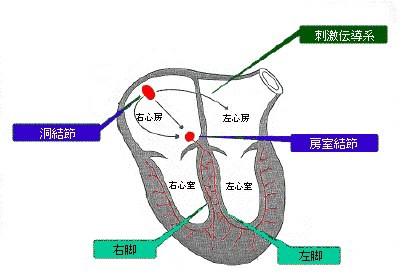
電気を発生させることにより1分間に60から100の脈のリズムを作り出しています。 ここの細胞は、自律神経やホルモンのコントロールを受けています。
洞結節で生まれたリズムを伝えるため、いわば電線のような役目を果たすのが刺激伝導系で、心臓の内面に張り巡らされています。
心房と心室の間にあり、洞結節からのリズムを心室に伝える中継点にあたります。
脈が乱れる(期外収縮)
本来電気が発生するはずのないところに電気が起こり、洞結節でつくられたリズムが途中で乱されてしまうため、心臓が不規則な収縮を起こします。
脈が遅い(徐脈性不整脈)
何らかの原因によって、刺激伝導系の途中で電気信号が途切れてしまうため、心室でいわば自家発電を起こすのですが、そのリズムは1分間に30から40と大変遅いものです。他に、洞結節でつくられるリズム自体が遅い場合もあります。
脈が速い(頻脈性不整脈)
心房と心室の間に、副伝導路と呼ばれる余分な回路が付いている場合があります。期外収縮などをきっかけにして、電気刺激が正常な伝導路と副伝導路をぐるぐると回るため、頻脈となります。
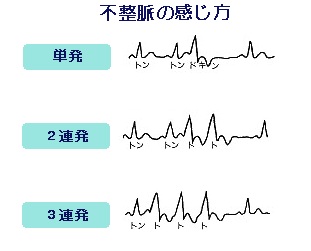
不整脈の感じ方は一様ではありませんが、一例を挙げると下図のようになります。
自分で脈を調べるときは、脈拍が乱れているかどうか、徐脈や頻脈がないかどうかがわかればよいでしょう。2連発か3連発かということまでは余程慣れていないとわかりません。
もし、これらの不整脈があった場合は、心配のないものかどうかを調べてもらいましょう。
心臓は生体のポンプとして休むことなく一生、収縮、拡張という機械的活動を繰り返しています。そして収縮によって左心室から大動脈に送り出された血液の波が、手首の撓骨(とうこつ)動脈や全身の動脈に伝わっていくのです。これが脈拍であり、心臓の動きを脈拍数と血圧という2つの要素で我々に伝えてくれているわけです。
脈拍数:
正常では毎分60から80と言われていますが、個人差があり、毎分50から100までは正常です。
脈の不整の有無:
1分間、自分の脈をみれば、脈が乱れているかどうかがわかります。
脈の結滞:
脈が急に触れなくなり、再び触れてくる状態をいいます。
血管の弾力性:
3本の指(人差し指・中指・薬指)で強く押さえてみてください。若い人の血管は柔らかですが、老人では血管が硬くなるため、なかなか脈が触れなくなるまで押さえ込むことが難しくなります。
脈の立ち上がりの速さ:
これは少し練習をすればわかるようになりますが、3本の指のそれぞれに力加減をしてみると、動脈の下から急に突き上げるような感じがあるかどうかがわかるはずです。
一般に眠っている間は心臓の拍動は遅く、日中は速くなっています。運動をしたときや驚いたときは一段と速くなります。このような心拍の調節は、自律神経と血液中のホルモンの作用によって営まれています。
自律神経には心拍を早める交感神経と、遅くする副交感神経があり、両者がバランスをとって心拍を調節しています。
一方で、運動したり感情が高まったときには、副腎からアドレナリンとノルアドレナリンというホルモンが分泌されて心拍をさらに高め、血圧を上げます。
恐怖のため動悸が止まらず、顔が青ざめ、血圧が上がるのは、このホルモンが多くでるためです。
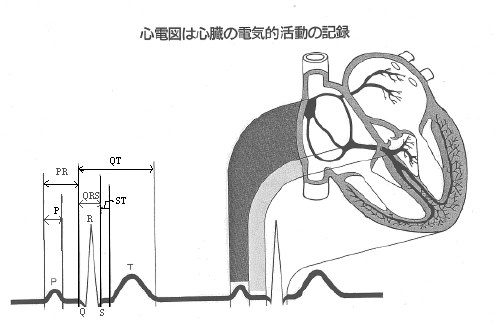
心臓の生体のポンプとしての収縮・拡張という機械的活動を起こさせる電気的活動を記録したものが心電図です。
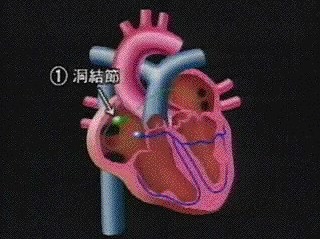
心臓の組織の中には、自働性(ひとりでに動く性質)のある組織と自働性のない組織とがあり、この自働性のある組織が心房にも心室にも広がって存在しています。その中で最も自働性の高い特殊な筋肉繊維から出来ている部位が右心房の上部にあります。これを洞結節と呼んでいますが、正常な心臓のリズムはここから始まっているわけです。
これらの動きを心臓の電気的活動と呼び、この電気的興奮が心臓の中を駆け抜けた後、心臓の機械的活動が続いて起こるのです。
この心臓の電気的活動を記録したものが心電図です。
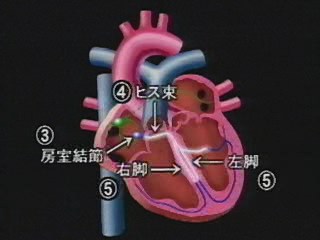
洞結節からの刺激は、右心房と左心房の中の伝導線維を通り、右心房の下の方にある房室結節に入ります。
洞結節からの刺激は、電気の流れに似ており、非常に速いスピードで心房内を駆け抜けてしまいます。その時間は、0.09から0.11秒であり、これが心電図に描かれるP波と呼ばれるものに相当します。心房内の刺激が通った後で、心房は収縮をします。
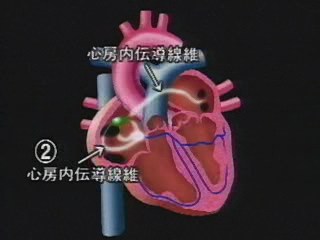
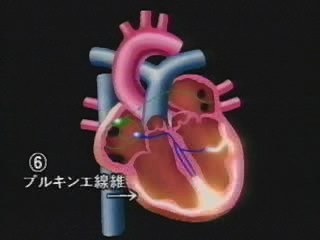
心房の収縮が終わった時点で房室結節から今度は、ヒス束 – 心室中隔 – 左右の心室筋の表面にある右脚・左脚 – 左右の心室筋の表面に分かれているプルキニエ線維へと広がっていくわけです。
この速さは心房の中を伝わる刺激の速さの約10倍といわれ、あっという間に心室内の隅々まで広がっていきます。 その後、今度は心室が収縮し、血液を全身に送り出しているのです。
興奮刺激の発生(洞結節からの刺激の発生)と伝導組織(洞結節からプルキニエ線維までの伝導線維)と心筋の興奮性や不応期(次の刺激を受けつけないという細胞の特殊な性質)などのいずれかに異常が起きた場合に不整脈が発生するというわけです。
心電図は、心臓の電気的活動を表すものですから、不整脈の細かい性質を調べることによって、「脈をとる」だけで一応理解してきた不整脈がさらに詳しく分類され、それぞれの病気との関連が一層はっきりしてきたのです。
図はCD-ROM版「心電図を中心とした心臓病患者のみかた」(JECCS)より転載しました。
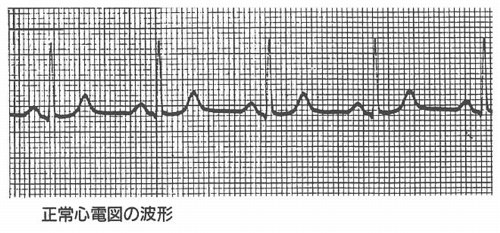
不整脈というのは脈の乱ればかりでなく数の異常も含めて考えています。それでは不整脈にはどのようなものがあるのでしょうか。また、どういったものが不整脈を起こすのでしょうか。
ふつう洞結節から出ている電気的興奮刺激は1分間に50から100回ですが、それが1分間に100回以上になった場合を洞頻脈とよんでいます。
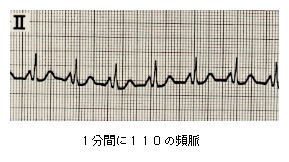
その原因として、
精神的な緊張
不安神経症や異常に緊張した場合や興奮した場合などで、普通の人によくみられるものです。
発熱
熱が高くなると全身のエネルギーの消費が大きくなるため、必ず脈拍も速くなってきます。
妊娠
妊娠しますと胎児が体内でどんどん大きくなるため、母体と胎児の両方に血液を送らなければなりませんから、全身の循環量が増え、その結果、脈拍が速くなってきます。
脚気
これはビタミンB群の欠乏などによって起こってくる病気です。偏った食生活や口から充分に栄養がとれない場合、一時的に栄養不足となり、このような症状を起こすことも時にはみられます。
脚気甲状腺機能亢進
頸部の前方にある甲状腺という内分泌腺の機能が亢進するために起こる病気です。全身の新陳代謝が異常に亢進するため、脈拍は速くなり、食欲も亢進し、すすんでくると眼球が突出し、手足がぶるぶる震えるといった症状が起こってきます。これは妊娠中や出産後、あるいは中年の女性に多い病気で、男性には比較的少なく、女性との割合は3:1といわれています。
貧血
これは長期にわたる痔出血や腸管からの出血、あるいは婦人科的な出血などによるものや、腸管からの鉄分の吸収が悪いために体内での血液の合成が上手く行かない場合などにより、血液中のヘモグロビン(血色素)の量が正常よりも少なくなり、全身の組織に酸素を運び、全身の組織から炭酸ガスを心臓に運ぶという大切な役割が果たせなくなってしまいます。
そこで、ヘモグロビンの足りない分だけ全体の血液量を増やして補おうとすることになります。つまり、ヘモグロビン量が半分になると血液量を2倍にして正常なヘモグロビン量を保とうと体の方は働くわけです。
そうすると、全身の循環量は2倍になるので、心臓はこの血液を素早く全身に送り出さなければなりませんから、心拍数(脈拍数)を増やして対処するというわけです。
動静脈瘻
これは非常に珍しい病気ではありますが、動脈と静脈の間に交通路が出来てしまうために、非常に循環が速くなるわけです。その結果、脈拍数が増えるというもので、多くは先天性の病気といえます。
ベージェット病
末梢の血管の間にたくさんの動脈瘤(こぶのようなもの)ができるため、循環血液量が非常に増加するものです。
急性心筋梗塞
これは心臓の周りを取り囲んでいる冠動脈の枝が急につまってしまう結果起こるもので、心臓の筋肉の部分的な障害の起こった状態をいうのですが、その部分的な心筋の障害のために、心筋は充分に収縮することが出来なくなるわけです。 すると今まで力強く収縮をして1回に約80mlの血液を全身に送り出していた心臓は、この心筋梗塞の発作により急に1回の拍出量が60mlあるいは40mlと著しく減少してしまうことになります。そうすると末梢の組織に充分な血液を送ることが出来なくなり、これを補うために心拍数を増やさなければならないことになるのです。
しかし、心筋それ自体にも問題があるのですから、如何に心拍数を増やしたところで、正常の状態の頻拍とはかなり条件が違ってきます。
急性心筋梗塞により起こった頻拍は、急性心筋梗塞が原因で左心室の収縮が充分に行われていないことを意味し、臨床的には極めて重要な意味を持っています。おそらくこの場合にはショック状態、あるいは急性うっ血性心不全へと進展していく可能性が考えられます。
うっ血性心不全
この状態は急性心筋梗塞と同じように、左心室の収縮力が急に低下する結果起こってくるもので、その原因には、高血圧、動脈硬化性心臓病、心臓弁膜症、心筋症、先天性心臓病などがあります。
簡単に言いますと、左心室が充分な収縮力を発揮できないため、左心室から全身に送り出す血液量が低下した状態ということになります。
左心室の収縮力が低下すると、左心室から大動脈へと送り出される血液量が減少するわけですから、その残った血液量は左心房から肺静脈を介して肺にたまり、肺のうっ血を起こすことになります。
これが急性肺うっ血で、慢性に起こったものを慢性肺うっ血と呼んでおり、左心室の収縮力の悪さを表現しているのです。
この場合は、血液がスムーズに全身を循環しないため、心筋はその収縮力が弱っているにもかかわらず余分に拍動しなければなりません。つまり心筋がばてている状態と考えることが出来ます。
aからhのように心筋が興奮している状態と、i、jのように心筋がばてている状態によって起こるものと2通りあり、治療法が全く異なっています。
緊急に処置をしなければならないものか、正常なものか(放置しておいてもよいものか)を判断することが極めて大切です。
洞頻脈とはまったく反対に、脈拍が1分間に50回以下になった状態をいいます。
動脈硬化性心疾患
心臓の筋肉に栄養を与えている冠動脈に動脈硬化が起こると、血管の内腔は狭められ、その結果、心筋に充分血液が送られなくなるわけです。
つまり血液不足が心房や心室の全体の筋肉に起こってくるのです。その結果、心臓は心拍数を少なくすることによって1回の収縮により失うエネルギーを少なくし、極めて経済的な動きをしているというわけです。老人の脈拍数の少ないのは、以上の理由に基づくからなのです。
老人がゆっくりと歩いているのは体を極めて有効に使っているのです。
甲状腺機能低下
甲状腺機能亢進の場合の反対だと考えていただいていいでしょう。甲状腺から分泌されるチロキシンというホルモンが少ないので、全身の新陳代謝が低下し、脈拍も遅くなり、心筋の収縮力が低下するばかりか、頭の回転も悪くなり、顔つきもなんとなく緊張感のない無表情なものとなります。
そればかりか、全身の浮腫(むくみ)が表れ、皮膚はかさかさになり、腱反射も低下します。そして血液中のコレステロール値が高くなり、著明な脱力感に見舞われてくるという病気です。
洞房ブロック
動脈硬化や基礎代謝の低下によっても起こってくるもので、余り予後はよいとは言えません。
全身が必要としている血液量を充分に送り出すことが出来ないときに限って、人工ペースメーカーを植え込む必要が出てくるのです。
薬剤によるもの
心臓の薬の中には血圧を下げたり、脈拍数を下げたりする作用のある薬剤が少なくありません。これらの薬剤は、心臓の負担を軽くさせることによってエネルギーの消費を少なくしようという目的で作られたものが多いのです。ですから、薬剤の効果が十分に発揮されると、脈拍が非常に遅くなり、かえって体の力が抜けてしまうようだとおっしゃる方も中にはでてくるわけです。
どんな薬剤でも、厳密にいうと副作用のないものはないようです。ただその副作用が便秘とかいった軽いものであれば注意して処方することもできるのです。
薬剤によって起こった洞徐拍は、薬をやめれば、必ず元の状態に戻りますから心配はいりません。
スポーツ心
私たちが毎日体を動かしていることは、全身の筋肉、特に四肢の筋肉を使っているということで、心臓はこれに応じて充分な血液を送り出さなければならないわけです。これは正常の反応ですが、プロのスポーツ競技者、特に長距離のマラソン選手などの場合には、長年にわたって全身の運動に耐えるため、大量の血液を全身に送り出さなければなりません。その結果、心臓が1分間に送り出す血液量は増大し、また心拍数も運動時には増加することになります。
ところが、このような選手は、安静時には、全身の筋肉を動かしていませんから、心拍数を増やして全身のエネルギーの必要量を満たす必要はなくなってくるわけです。
運動選手は1回に心臓から送り出す血液量が普通の人の倍近くあり、そのため一度心臓が血液を送り出すと、その血液は十分に末梢へ流れていくため、次に心臓が血液を送り出すための時間、つまり1心周期が延びるということになります。言い換えると、心拍数が非常に遅いという現象となって現れるわけです。スポーツ心というのは、心拍数が1分間40回前後であることが多く、しかも非常に体格も良く、心臓に関する訴えが全くないのが普通です。
このような場合をスポーツ心と呼び、私たちは理想的に訓練された極めて効率の良い「生体のポンプ」であると考えているのです。
心房細動
脈拍が乱れる代表的なものとして脈拍が全く規則性を失っている場合があげられます。これを専門的には「心房細動」と呼びます。
自分で脈をみても、いくつかにひとつ飛ぶというのではなく、脈と脈の間隔や脈の強さがまちまちで、全く規則性がありません。このような不整脈を絶対性不整脈とよび、心房と心室の興奮の間には全く規則性がありません。
その原因として、
僧帽弁疾患(リウマチ熱による)
動脈硬化性心疾患
甲状腺機能亢進
外傷
精神的緊張
大手術後
心房中隔欠損
この不整脈が突然起こると、全身のいいようのないだるさや胸苦しさを感じますが、経過が長引き慢性になりますと、全く無症状になってしまう場合もあります。体の方が慣れてしまうわけです。
特に動脈硬化性変化によって起こってきた場合などは、本人も全く気付いていないということもあります。体の方が上手くバランスをとっているため、無理をしない限り症状としては現れないということです。
心房期外収縮
これは、正常の脈拍よりも少し早めに脈が打つものです。そしてたいていの場合、その次の脈は、少し遅れてゆっくり打ちます。自分で脈をみていて「トトッ」と2つの脈が打ってひとつ止まった感じがするのがそうです。
心房期外収縮の起こる原因としては、それほどとりたてるべきものはなく、全くの健常者でも疲労時や精神的な刺激や興奮などによって起こりますし、動脈硬化などによっても起こってきます。
いずれにしても、これ自体は心配する必要のない不整脈のひとつであるといえます。
心室期外収縮
皆さんが自分で脈をみていて、ときどき飛んでいると思われる不整脈のほとんどがこれだと言えます。心電図では、ときどきボコンと不格好な型の波形がみられます。これは心室の一部が勝手に興奮しているわけです。心室期外収縮時には、血液は心臓から十分出ていかず、それが脈が飛ぶということになり、次の正規の拍動で、たまっていた血液と一緒に次の血液が送り出されますので、次の脈は大きくなり、胸や喉の辺りでぐっとつまるような感じとして現れてくるのです。
心室は、心臓から血液を全身に送り出すという重要な仕事を引き受けているわけで、ある一定のリズムで全身に血液を送り出してこそ、心臓が生体のポンプとしての役割を果たしているということになるのです。
ところが、心室期外収縮が起こり、急に予期せぬ収縮をしなければならない場合には、心室は十分な血液を送り出すことが出来ないばかりか、余分に電気的興奮を受けることになり、心臓自体のエネルギーの消費量が非常に大きくなるのです。
心臓はこの心室期外収縮によりかなりのエネルギーを消耗することになるため、しばらく休まなければ元の状態に戻ることが出来ません。この状態を、心房期外収縮と同様に心室期外収縮の休止期といって、正常の心周期よりも長い間隔の休止時期が必要とされます。
この心室期外収縮も健常者でもよく起こるものですから、たまにひとつ脈が飛ぶ程度の場合には決して心配はいらないものですが、1分間に5から6回以上も多発したり、あるいはいくつか連続で起こるとか、いろいろな波形の期外収縮が起こる場合には、病的心室期外収縮と考えられ、直ちに治療を受けなければなりません。
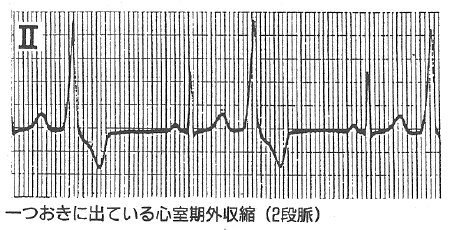
心室期外収縮の場合、心電図では、大きな波形でいかにもたくさんの血液が送り出されたかのように錯覚しそうですが、実際には血液は送り出されないのですから、これが続いて起こったり、たびたび起こったりすると、全身の血液循環は極めて悪くなるわけです。その結果、頭がフーッとして目の前が暗くなるとか、立ちくらみが起こる、全身が非常にだるいなどといった症状が現れてきます。脈が飛ぶのと同時にこのような症状が起こったら、出来るだけ早く主治医に相談してください。
不整脈の原因となる疾患のある場合は、その疾患そのものを治療する
狭心症、心筋梗塞などの心臓病以外に、甲状腺機能亢進症や貧血などが原因で、不整脈が起こることもあります。こうした場合は不整脈の原因となる病気(基礎疾患)を治療することが必要です。
誘因を取り除く
「アルコールを飲むと脈が飛ぶ」「睡眠不足が続くと不整脈が起きる」など、誘因がわかっていれば、普段の生活から誘因を取り除くようにします。
また、ストレスがたまったり、疲労が重なったりすると脈が飛ぶことはしばしば起こります。日頃から規則正しい生活を心懸けましょう。
薬による治療
大発作を防ぐ
心臓に基礎疾患のある人は、期外収縮(小発作)が突然死(大発作)につながらないよう、生涯を通じて薬を服用します。
症状を止める
基礎疾患のない人でも、不整脈が重症の場合は薬を服用して不整脈を抑えますが、症状が治まれば薬を服用しなくてもすみます。
人工ペースメーカー
極端に脈拍が遅いときに人工ペースメーカーの助けを借りなければならないことがあります。 本来の心臓のペースが取れなくなったとき、胸壁や腹壁に埋め込む寿命の長い小型の電池のことをいいます。この電池から発信される電気的シグナルにより、極端に脈拍が遅くなった心臓のリズムを元の状態に戻すことから人工ペースメーカーとよばれています。
人工ペースメーカーと携帯電話については、心臓ペースメーカーのページをご覧下さい。
不整脈がある場合、心配のないものであるか、あるいは治療を要するものであるか、を見分けるために検査が必要です。
いろいろな検査方法がありますが、中でも問診は重要な手掛かりになります。
問診の際に医師に伝えること
症状
きっかけ
頻度
初めて起こったときの年齢